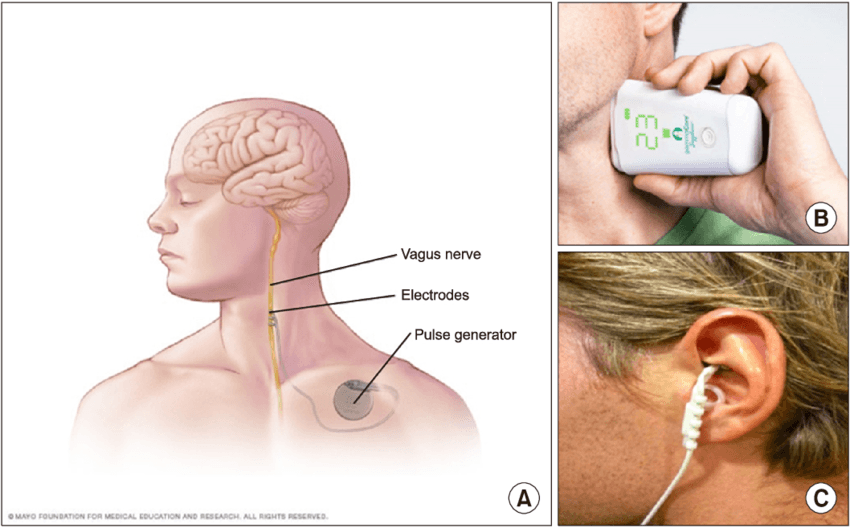
تحریک عصب واگ (Vagus Nerve Stimulation – VNS) یک روش درمانی نوآورانه است که در دهههای اخیر مورد توجه دانشمندان و پزشکان قرار گرفته است. این روش با ارسال پالسهای الکتریکی به عصب واگ، که یکی از مهمترین اعصاب بدن است، میتواند بر عملکرد مغز و سیستم عصبی تأثیر بگذارد و به درمان برخی بیماریها کمک کند.
چرا عصب واگ مهم است؟
عصب واگ مانند یک بزرگراه عصبی است که مغز را به قلب، ریهها، دستگاه گوارش و بسیاری از اندامهای حیاتی دیگر متصل میکند. این عصب نقش مهمی در تنظیم ضربان قلب، فشار خون، هضم غذا و حتی خلق و خو دارد.
تحریک عصب واگ چگونه کار میکند؟
در این روش، یک دستگاه کوچک پالسهای الکتریکی ملایمی را به عصب واگ ارسال میکند. این پالسها میتوانند فعالیت مغز را تغییر دهند و عملکرد سیستم عصبی را بهبود بخشند.
✅ دو روش اصلی برای این کار وجود دارد:
- VNS کاشتهشده: یک دستگاه کوچک زیر پوست قرار داده میشود که از طریق الکترودها، عصب واگ را تحریک میکند.
- taVNS (تحریک غیرتهاجمی از طریق پوست گوش یا گردن): در این روش، تحریک از طریق پوست گوش یا گردن انجام میشود، که یک گزینهی غیرجراحی و کمهزینه است.
VNS در درمان چه بیماریهایی کاربرد دارد؟
صرع: اولین کاربرد تأییدشدهی VNS، کاهش حملات تشنج در بیماران مبتلا به صرع مقاوم به درمان بود.
افسردگی مقاوم به درمان (TRD): تحقیقات نشان دادهاند که VNS میتواند به بهبود خلق و کاهش علائم افسردگی شدید کمک کند.
بازتوانی پس از سکته مغزی: برخی مطالعات نشان دادهاند که VNS میتواند به افزایش یادگیری حرکتی و بهبود عملکرد اندامها پس از سکته کمک کند.
درمان دردهای مزمن و میگرن: روشهای جدیدتر مانند RAVANS (تحریک همگام با تنفس) برای کاهش دردهای مزمن و درمان میگرن استفاده میشوند.
بهبود عملکرد شناختی و حافظه: مطالعات اولیه نشان دادهاند که VNS ممکن است در بهبود تمرکز و حافظه نقش داشته باشد.
آیا تحریک عصب واگ ایمن است؟
✅ مطالعات نشان دادهاند که VNS یک روش ایمن و قابلتحمل است.
✅ در روش taVNS (تحریک از طریق پوست گوش و گردن) نیازی به جراحی نیست و میتوان آن را بهراحتی استفاده کرد.
❌ برخی افراد ممکن است عوارضی مانند احساس سوزش خفیف، تغییر صدا یا ناراحتی گلو را تجربه کنند، اما این عوارض معمولاً موقتی هستند.
آیندهی VNS: آیا این روش میتواند جایگزین داروهای عصبی شود؟
تحقیقات همچنان در حال پیشرفت است و دانشمندان به دنبال بهینهسازی پارامترهای تحریک برای دستیابی به بیشترین تأثیر با کمترین عوارض جانبی هستند. روشهای جدیدی مانند تحریک همراه با فعالیت حرکتی (MAAVNS) و تحریک همگام با تنفس (RAVANS) نشان دادهاند که میتوانند اثربخشی VNS را افزایش دهند.
با پیشرفت تکنولوژی، این روش میتواند در آینده جایگزین برخی داروهای عصبی شود و راهکاری مؤثر برای بهبود زندگی بیماران باشد.
اگر افسردگی، صرع یا مشکلات عصبی دارید، آیا VNS میتواند گزینهای برای شما باشد؟
از طریق لینک زیر می توانید نوبت خود را در انستیتو سلامت مغز دانا شیراز رزرو کنید ببینید آیا این گزینهای مناسب برای بهبود شرایط شما است یا خیر!
جزییات بیشتر در مورد این نوع تحریک
در این مقاله، مروری بر تنظیمات پارامترهای تحریک عصب واگ، چه بهصورت تهاجمی و چه غیرتهاجمی، در درمان اختلالات عصبی و روانپزشکی میپردازیم. تحریک عصب واگ (VNS) یکی از روشهای تثبیتشده در نورومدولاسیون است که سابقه طولانی در تحقیقات علمی دارد. اولین گزارشها از این روش به اواخر قرن نوزدهم برمیگردد، زمانی که دکتر جیمز کورنینگ آزمایشهایی را در این زمینه انجام داد. در طول قرن گذشته، تحریک عصب واگ، چه از طریق روشهای تهاجمی و چه غیرتهاجمی، در درمان بیماریهایی مانند صرع، افسردگی، اضطراب و بازتوانی حرکتی پس از سکته مغزی مؤثر بوده است.
با رشد روزافزون کاربردهای تحریک عصب واگ، همچنان توافق جامعی درباره بهترین پارامترهای تحریک وجود ندارد. تنظیمات تحریک تأثیر قابلتوجهی بر اثربخشی نورومدولاسیون دارند. این مقاله به بررسی تغییرات تاریخی پارامترهای VNS در دستهبندیهای مختلف می پردازد: (۱) مدلهای حیوانی، (۲) درمان صرع، (۳) درمان افسردگی مقاوم به درمان، (۴) نوروپلاستیسیته و بازتوانی، و (۵) تحریک عصب واگ از طریق پوست گوش (taVNS). همچنین، تاریخچه کاربردهای مختلف این روش و محدوده و پارامترهای رایج در بیش از ۱۳۰ مطالعه مربوط به تحریک عصب واگ را بررسی می کنیم.
معرفی
اولین تحقیقات درباره تحریک الکتریکی عصب واگ در دهه ۱۸۸۰ در نیویورک آغاز شد. دکتر جیمز کورنینگ جریان الکتریکی را بهعنوان مکملی برای فشردهسازی شریان کاروتید به کار برد. او معتقد بود که این روش میتواند از طریق تنظیم تون پاراسمپاتیک، حملات صرع را متوقف یا پیشگیری کند. در دهههای بعد، محققان تلاش کردند پارامترهای تحریک عصب واگ را برای درمان اختلالات عصبی و روانپزشکی بهینه کنند.
پارامترهای تحریک عصب واگ شامل عوامل متعددی است که بر نحوه ارائه تحریک الکتریکی تأثیر میگذارند و میزان تأثیر این روش را تعیین میکنند. مهمترین این پارامترها عبارتاند از:
- عرض پالس: مدتزمان یک پالس جریان الکتریکی (واحد: میکروثانیه)
- شدت جریان: میزان قدرت پالس الکتریکی (واحد: میلیآمپر)
- فرکانس: تعداد سیکلهای پالس در هر ثانیه (واحد: هرتز)
- زمان روشن/خاموش: مدتزمانی که تحریک انجام میشود و فواصل استراحت بین تحریکها
- مدتزمان درمان: مجموع زمانی که بیمار تحت تحریک عصب واگ قرار میگیرد
مدلهای حیوانی و مکانیسمهای اولیه
تحقیقات اولیه بر روی حیوانات، از جمله گربهها، به بررسی تأثیرات تحریک عصب واگ بر عملکرد مغز پرداختهاند. در سال ۱۹۳۸، بیلی و برمر تحریک الکتریکی را بر روی عصب واگ قطعشده در گربهها اعمال کردند و امواج مغزی را ثبت نمودند. آنها دریافتند که تحریک این عصب میتواند فعالیتی عمومی در لوب پیشانی مغز ایجاد کند. با این حال، به دلیل ناتوانی در کنترل برخی متغیرها مانند تغییرات فشار خون، هنوز مشخص نبود که آیا این اثرات به دلیل تحریک مستقیم مغز است یا ناشی از تغییرات محیطی.
گروه مهم بعدی که تحقیقات خود را روی تحریک عصب واگ (VNS) در مدلهای حیوانی انجام داد، زانکتی و همکاران (۱۹۵۲) بودند. آنها از یک مدل مغز ایزولهشده در گربه استفاده کردند، مشابه مطالعه بیلی و برمر. نتایج این پژوهش نشان داد که تحریک عصب واگ میتواند دو نوع فعالیت مغزی را کاهش دهد: امواج خودبهخودی قشری و امواج تشنجی القاشده توسط استریکنین. در این مطالعه، پالسهایی با عرض ۵۰۰ میکروثانیه و فرکانس ۲ تا ۳۰۰ هرتز استفاده شد. شدت تحریک تنها بر اساس ولتاژ (۰.۱ تا ۲ ولت) گزارش شد.
با توجه به استانداردهای علمی امروزی، اطلاعات این پژوهش نسبتاً ناقص است و شامل پارامترهای دقیقتری مانند شدت جریان، مدت تحریک و دورههای روشن/خاموش (ON-OFF) نمیشود. بااینحال، این تحقیق و سایر مطالعات آن زمان (بیلی و برمر، ۱۹۳۸؛ زانکتی و همکاران، ۱۹۵۲؛ لانسکا، ۲۰۰۲) نشان دادند که تحریک عصب واگ ممکن است مستقیماً بر سیستم عصبی مرکزی تأثیر بگذارد.
در دهه ۱۹۶۰، پژوهشهای بیشتری بر روی تحریک عصب واگ انجام شد که از EEG برای بررسی سرعت هدایت عصبی و تأثیرات بعدی آن استفاده کردند (چیس و همکاران، ۱۹۶۷؛ چیس و ناکامورا، ۱۹۶۸). بااینحال، به دلیل تنوع بالای پارامترهای مورد استفاده در این دوره، مقایسه نتایج بین این مطالعات دشوار است. در برخی از این مقالات، دامنه پارامترها بسیار گسترده بود، درحالیکه در برخی دیگر، پارامترهای کلیدی مانند شدت جریان و زمان تحریک اصلاً گزارش نشد.
در اواخر قرن بیستم، همزمان با افزایش علاقه به تحریک عصب واگ برای درمان صرع، پارامترهای اصلی این روش تا حد زیادی تثبیت شدند – حتی در مدلهای حیوانی. بهعنوانمثال، درحالیکه زانکتی و همکاران (۱۹۵۲) از طیف گستردهای از فرکانسها (۲ تا ۳۰۰ هرتز) استفاده کردند، تقریباً تمامی مطالعات حیوانی از سال ۱۹۹۵ به بعد، از فرکانسهای ۲۰ یا ۳۰ هرتز استفاده کردهاند.
عرض پالس در مطالعات حیوانی تغییرات زیادی داشت. در دهه ۱۹۹۰ و اوایل دهه ۲۰۰۰، معمولاً عرض پالس ۵۰۰ میکروثانیه استفاده میشد. بااینحال، از حدود سال ۲۰۱۰ به بعد، عرض پالس استاندارد شده و اغلب ۱۰۰ میکروثانیه در نظر گرفته شد.
شدت جریان نیز چندان ثابت نبود، اما بیشتر مطالعات از جریان کمتر از ۱ میلیآمپر استفاده کردهاند که در میان آنها مقدار ۰.۸ میلیآمپر رایجتر بوده است.
این الگوی تنظیم پارامترها در بیشتر مطالعات، چه برای صرع و چه برای سایر حوزهها مانند آسیبهای نخاعی، افسردگی، پلاستیسیته شنوایی و حافظه، دیده میشود. بسیاری از مطالعات نیز صرفاً مکانیسمهای تأثیر تحریک عصب واگ را بررسی کردهاند.
تأثیرات مرکزی تحریک عصب واگ (VNS)
بررسی اثرات تحریک عصب واگ (VNS) بر سیستم عصبی مرکزی اهمیت زیادی دارد، زیرا این تأثیرات میتوانند رفتار و عملکرد مغز را تغییر دهند. برخی از تحقیقات نشان دادهاند که فیبرهای عصبی کوچک و بدون میلین که دارای هدایت کندی هستند، سیگنالهای مؤثر تحریک عصب واگ را انتقال میدهند (وودبری و وودبری، ۱۹۹۰؛ زابارا، ۱۹۹۲). بااینحال، این نظریه در مطالعهای که این فیبرها را در موشها بهصورت انتخابی تخریب کرد، به چالش کشیده شد، زیرا اثر ضدتشنجی تحریک عصب واگ همچنان باقی ماند! (با پارامترهای ۵۰۰ میکروثانیه، ۲۰ هرتز و ۱ میلیآمپر) (کرال و همکاران، ۲۰۰۱).
تحقیقات بعدی، مسیرهای مغزی مرتبط با این تحریک را روشنتر کردند. اگرچه هنوز یک مدل کامل از این فرآیند وجود ندارد، اما برخی مناطق از جمله هستهی مسیر منفرد (NTS) و ساختارهای رتیکولار بهعنوان بخشهایی از سیستمهای GABAergic که ممکن است در اثرات ضدتشنجی VNS نقش داشته باشند، معرفی شدهاند (وودبری و وودبری، ۱۹۹۰). بررسیهای ایمونوهیستوشیمیایی (C-fos) در موشها نشان داد که تحریک عصب واگ مناطق مختلفی از مغز را فعال میکند، از جمله:
- هستههای واگال
- هستهی منفرد (NTS)
- لوکوس سرولئوس (LC)
- هستهی حلزونی
- هستهی آمیگدال خلفی
- قشر سینگولیت
- قشر رتروسپلنیال
- هستههای هیپوتالاموس
- هستهی هابنولار در تالاموس
این نتایج نشان دادند که سیستم لیمبیک و مناطق مرتبط ممکن است در درمان تشنجهای لیمبیک نقش داشته باشند. همچنین، این احتمال مطرح شد که لوکوس سرولئوس نورآدرنرژیک و هستهی منفرد که با آن ارتباط دارد، میتوانند در فعالیت ضدتشنجی VNS مؤثر باشند.
تأثیر لوکوس سرولئوس و سایر ساختارهای مغزی
تحقیقات بیشتر با تخریب انتخابی لوکوس سرولئوس (LC) در موشها نشان داد که بدون این ساختار، تحریک عصب واگ دیگر اثر ضدتشنجی ندارد، که نقش حیاتی آن را تأیید میکند (کرال و همکاران، ۱۹۹۸). مطالعات دیگری نیز با تخریب هستهی رافهی پشتی سروتونرژیک (با پارامترهای ۵۰۰ میکروثانیه، ۲۰ هرتز، ۳۰ ثانیه روشن، ۵ دقیقه خاموش و ۰.۲۵ میلیآمپر) اثرات مشابهی را مشاهده کردند (مانتا و همکاران، ۲۰۰۹). همچنین، تحقیقات نشان دادند که مسدود کردن گیرندههای آلفا-۲ با افزایش فرکانس (۳۰ هرتز)، شدت جریان (۱ میلیآمپر) و کاهش عرض پالس (۲۵۰ میکروثانیه)، اثرات تحریک عصب واگ بر نورآدرنالین هیپوکامپ را کاهش میدهد (راد و همکاران، ۲۰۱۱).
مطالعات دیگر نشان دادند که تخریب LC، اثرات ضدافسردگی تحریک عصب واگ را نیز از بین میبرد (با پارامترهای ۲۵۰ میکروثانیه، ۳۰ هرتز و ۰.۲ تا ۰.۷ میلیآمپر) (گریمونپرز و همکاران، ۲۰۱۵). این مطالعات از زمانبندی تحریک ۷ ثانیه روشن و ۱۸ ثانیه خاموش استفاده کردند که نسبت به تنظیمات رایج ۳۰ ثانیه روشن و ۵ دقیقه خاموش، دورهی روشن کوتاهتری اما سیکل عملکردی بالاتری دارد.
همچنین، پژوهشی که سطح نوراپینفرین و سروتونین را با استفاده از ایمونوتوکسینها کاهش داد، نشان داد که این دو انتقالدهنده عصبی برای اثرات VNS در پلاستیسیتهی حرکتی ضروری هستند. این تحقیق از پارامترهای ۱۰۰ میکروثانیه، ۳۰ هرتز، ۵۰۰ میلیثانیه قطار پالس، ۱ هفته درمان و جریان ۰.۸ میلیآمپر استفاده کرد که تفاوتهایی با آزمایشهای صرع داشت اما نشان داد که انتقالدهندههای عصبی مشابهی در کاربردهای مختلف VNS نقش دارند (هالسی و همکاران، ۲۰۱۹).
بهینهسازی پارامترهای تحریک عصب واگ
تحقیقات نشان دادهاند که تحریک عصب واگ بهطور قابل اعتمادی باعث افزایش ترشح نوراپینفرین میشود (هالسی و همکاران، ۲۰۱۷). بااینحال، نتایج نشان میدهد که این تأثیر چندان ساده نیست. درحالیکه افزایش عرض پالس و دامنه باعث افزایش نرخ شلیک نورونهای LC میشود، تنظیم فرکانس فقط زمانبندی را تغییر میدهد، نه نرخ شلیک را. همچنین، شدت جریان بهعنوان یک عامل کلیدی مطرح شده است، زیرا افزایش شدت جریان باعث افزایش سطح نوراپینفرین در قشر مغز و هیپوکامپ میشود (روزولت و همکاران، ۲۰۰۶).
اما باید توجه داشت که افزایش شدت جریان همیشه به معنای بهبود اثرات نیست. مطالعهای نشان داد که در برخی موارد، شدت جریان بالاتر ممکن است اثرات پلاستیسیته عصبی را در قشر مغز کاهش دهد، که نشاندهندهی وجود یک رابطهی غیرخطی بین شدت جریان و تأثیرات عصبی است (بورلند و همکاران، ۲۰۱۶).
تحریک عصب واگ (VNS) برای درمان صرع
مدلهای حیوانی صرع
در قرن نوزدهم، ابزار Corning Fork برای کاهش تعداد حملات صرع پیشنهاد شده بود، اما بعدها کنار گذاشته شد. در قرن بیستم، نسخه مدرن این روش در تحقیقات حیوانی دوباره مطرح شد. بسیاری از مطالعات اولیه در این زمینه روی EEG متمرکز بودند و به این سؤال پاسخ میدادند که آیا تحریک عصب واگ (VNS) میتواند سیستم عصبی مرکزی را فعال کند و بر حملات صرع تأثیر بگذارد؟
در اواسط دهه ۱۹۸۰، زابارا (۱۹۸۵ و ۱۹۹۲) از داروهای استریکنین یا PTZ برای ایجاد حملات صرع در سگها استفاده کرد. او دریافت که تحریک عصب واگ نهتنها میتواند یک حمله را متوقف کند، بلکه حتی تا مدتی پس از توقف تحریک نیز از بروز حملات جلوگیری میکند. همچنین، قطع شدن قسمت انتهایی عصب واگ مانع از این اثر نشد. زابارا طیف وسیعی از پارامترها را آزمایش کرد و پیشنهاد داد که پارامترهای بهینه شامل عرض پالس حدود ۲۰۰ میکروثانیه، فرکانس ۲۰ تا ۳۰ هرتز و جریان ۴ تا ۲۰ میلیآمپر باشد (زابارا، ۱۹۸۵، ۱۹۹۲).
لاکارد و همکاران (۱۹۹۰) نیز تأثیر تحریک عصب واگ بر حملات صرع را در میمونها بررسی کردند. یافتههای آنها مشابه نتایج زابارا بود. این گروه از عرض پالس ۵۰۰ تا ۶۰۰ میکروثانیه، جریان ۳، ۵ یا ۷ میلیآمپر و طیف گستردهای از فرکانسها (۸۰ تا ۲۵۰ هرتز) استفاده کردند. درحالیکه زابارا از زمان تحریک ۳۰ ثانیه روشن استفاده کرده بود، لاکارد تحریک را تا زمان پایان حمله یا ۴۰ ثانیه پس از یک ساعت بدون حمله ادامه داد.
مطالعات انجامشده بر روی سگها و میمونها نسبت به مطالعات روی موشها و انسانها از جریانهای بالاتر (بیش از ۱ میلیآمپر) استفاده کردند. اما در مقابل، فرکانسهای پیشنهادی ۲۰ تا ۳۰ هرتز در تمام گونهها، از جمله انسانها و موشها، مشابه بود. بهعنوان مقایسه، یک مطالعه روی موشها در آن زمان، پارامترهای ۵۰۰ تا ۱۰۰۰ میکروثانیه، ۱۰ تا ۲۰ هرتز، ۶۰ ثانیه روشن، و جریان ۰.۲ تا ۰.۵ میلیآمپر به ازای هر میلیمتر مربع از سطح مقطع عصب را بهعنوان بهینه گزارش کرد (وودبری و وودبری، ۱۹۹۰). گروه دیگری نیز مدلهای صرع در موشها را با پارامترهای ۵۰۰ میکروثانیه و ۲۰ هرتز بررسی کردند (کرال و همکاران، ۱۹۹۸، ۲۰۰۱).
کارآزماییهای انسانی در درمان صرع
تحقیقات اولیه زابارا نشان میداد که تحریک عصب واگ میتواند روشی مؤثر برای درمان صرع باشد، اما هنوز نیاز به شواهد بالینی در انسانها وجود داشت.
پنری و دین (۱۹۹۰) اولین دادههای بالینی را منتشر کردند. آنها طیف وسیعی از پارامترهای برگرفته از مدلهای حیوانی را آزمایش کردند:
- عرض پالس: ۱۳۰ یا ۲۵۰ میکروثانیه
- فرکانس: ۴۰، ۴۷ یا ۵۰ هرتز
- مدت تحریک: ۲۹ یا ۵۷ ثانیه روشن، ۵ یا ۱۰ دقیقه خاموش
- مدت مطالعه: ۲۰ هفته (بدون تحریک بین هفتههای ۸ تا ۱۲)
- شدت جریان: ۱ تا ۳ میلیآمپر (بر اساس تحمل بیماران)
نتایج نشان داد که در سه بیمار از چهار نفر، تعداد حملات صرع کاهش یافت (پنری و دین، ۱۹۹۰).
اُثمن و همکاران (۱۹۹۳) مطالعهای مشابه را با ۱۴ بیمار انجام دادند، اما از پارامترهای کمی متفاوت استفاده کردند:
- عرض پالس: ۵۰۰ میکروثانیه
- فرکانس: ۵۰ هرتز
- مدت تحریک: تا ۱۲۰ ثانیه روشن، ۵ تا ۲۰ دقیقه خاموش
- مدت مطالعه: ۲۰ هفته (بدون تحریک بین هفتههای ۸ تا ۱۲)
- شدت جریان: تا ۱ میلیآمپر (بر اساس تحمل بیمار)
نتایج نشان داد که میانگین تعداد حملات صرع بیش از ۴۵٪ کاهش یافت (اُثمن و همکاران، ۱۹۹۳).
تأیید اثربخشی تحریک عصب واگ در درمان صرع
مطالعات بعدی وایلدر و همکاران (۱۹۹۱)، بن-مناخم (۱۹۹۴ و ۱۹۹۹) و دیگران، به بررسی تأثیرات تحریک عصب واگ در کاهش حملات صرع پرداختند.
وایلدر و همکاران (۱۹۹۱) مطالعهای را با تعداد بیشتری از بیماران و حداقل ۲۴ هفته پیگیری انجام دادند. پارامترهای اولیه این مطالعه شامل:
- عرض پالس: ۲۵۰ تا ۵۰۰ میکروثانیه
- فرکانس: ۳۰ تا ۵۰ هرتز
- مدت تحریک: ۳۰ تا ۶۰ ثانیه روشن، ۱۰ تا ۶۰ دقیقه خاموش
- شدت جریان: ۱ میلیآمپر
در نهایت، پارامترهای بهینه شامل ۳۰ ثانیه روشن، ۲۰ تا ۵۰ هرتز، و ۱ تا ۲ میلیآمپر بودند. محققان نتیجه گرفتند که تحریک عصب واگ روشی ایمن، قابلتحمل و احتمالاً مؤثر برای درمان صرع است (وایلدر و همکاران، ۱۹۹۱).
مطالعات تصادفیسازی شده و کنترلشده
بن-مناخم (۱۹۹۴، ۱۹۹۹) برای افزایش دقت مطالعات، آزمایش تصادفی و دو سو کور را برای بررسی تأثیر VNS بر صرع کانونی انجام داد. بهجای مقایسه بیماران با دورههای بدون تحریک، او دو گروه را بررسی کرد:
- تحریک قوی (High Stimulation):
- ۵۰۰ میکروثانیه، ۳۰ هرتز، ۳۰ ثانیه روشن، ۵ دقیقه خاموش، ۱.۵ میلیآمپر، به مدت ۱۴ هفته
- تحریک ضعیف (Low Stimulation):
- ۱۳۰ میکروثانیه، ۱ هرتز، ۳۰ ثانیه روشن، ۹۰ دقیقه خاموش، ۱.۲۵ میلیآمپر
نتایج نشان داد که تحریک قوی، تحملپذیر و مؤثر است (بن-مناخم و همکاران، ۱۹۹۴، ۱۹۹۹).
بررسی طولانیمدت تحریک عصب واگ (VNS) در درمان صرع و افسردگی مقاوم به درمان (TRD)
بررسی پارامترهای طولانیمدت VNS در صرع
مطالعهای طولانیمدت بر روی تحریک عصب واگ (VNS) برای درمان صرع، تأثیرات عرض پالس، شدت جریان، فرکانس و مدتزمان روشن/خاموش (ON/OFF) را در بیماران طی ۱۲ ماه بررسی کرد. در این تحقیق، پزشکان مجاز بودند پارامترها را طی چند ماه در محدودهای که توسط FDA تأیید شده بود، تنظیم کنند.
تحلیل دادهها نشان داد که کاهش زمان OFF ممکن است در بیماران مقاوم به درمان، اثرات مثبت بیشتری داشته باشد. اما جالب اینجاست که بین هیچیک از سایر پارامترها و تأثیر درمان، ارتباط آماری معناداری پیدا نشد (دیجورجیو و همکاران، ۲۰۰۱).
در مطالعهای بعدی، محققان بررسی کردند که مدت زمان روشن/خاموش (ON/OFF) چگونه بر میزان پاسخ بیماران به درمان تأثیر میگذارد. آنها سه دسته از بیماران را با تنظیمات زیر بررسی کردند:
- ۷ ثانیه روشن / ۱۸ ثانیه خاموش (۲۸٪ چرخهی عملکردی)
- ۳۰ ثانیه روشن / ۳۰ ثانیه خاموش (۵۰٪ چرخهی عملکردی)
- ۳۰ ثانیه روشن / ۳ دقیقه خاموش (۱۴.۳٪ چرخهی عملکردی)
نتایج نشان داد که هر سه گروه، کاهش مشابهی در تعداد حملات صرع داشتند. اما گروهی که ۳۰ ثانیه روشن و ۳ دقیقه خاموش داشتند، سریعترین کاهش حملات و بیشترین پاسخدهی (۷۵٪ کاهش تشنج) را نشان دادند. محققان نتیجه گرفتند که این تنظیمات ممکن است برای سه ماه اول درمان بهینه باشد (دیجورجیو و همکاران، ۲۰۰۵).
صرع یکی از کاربردهای بالینی مهم تحریک عصب واگ است که دارای تاریخچهای قوی است. چندین مطالعه دیگر که در این بخش بررسی شدهاند اما جزئیات آنها آورده نشده است شامل تحقیقات ماروسو و همکاران (۲۰۰۳)، سیدیقی و همکاران (۲۰۱۰)، ماراس و همکاران (۲۰۱۳)، دی تای و همکاران (۲۰۱۴)، فراسچینی و همکاران (۲۰۱۴)، اوروس و همکاران (۲۰۱۴)، رایلین و همکاران (۲۰۱۴) و بون و همکاران (۲۰۱۵) میشود.
تحریک عصب واگ برای درمان افسردگی مقاوم به درمان (TRD)
پس از تأیید FDA برای استفاده از تحریک عصب واگ (VNS) در درمان صرع، پژوهشگران بررسی تأثیر این روش در درمان افسردگی مقاوم به درمان (TRD) را آغاز کردند.
مطالعات اولیه و شواهد بالینی
الگر و همکاران (۲۰۰۰) در تحقیقات خود دریافتند که بیمارانی که برای درمان صرع از تحریک عصب واگ استفاده کرده بودند، بهبود خلقی قابلتوجهی داشتند. بااینحال، مشخص نبود که این بهبود خلق به دلیل کاهش تعداد حملات صرع، بهبود کیفیت زندگی، یا عوامل دیگر بوده است. بنابراین، آنها یک مطالعه کنترلشده تصادفی و بزرگ طراحی کردند که بهطور خاص این ارتباط را بررسی کند.
در این تحقیق، هشت مقیاس روانپزشکی اندازهگیری شد که دو مورد مربوط به خلق افسرده و علائم افسردگی بودند. نتایج نشان داد که بهبود خلقی بهطور مستقل از کاهش حملات صرع رخ داده است. پارامترهای تحریک در این مطالعه مشابه تنظیمات تحریک قوی (High Stimulation) در صرع بود:
- عرض پالس: ۵۰۰ میکروثانیه
- مدت روشن/خاموش: ۳۰ ثانیه روشن، ۳۰۰ ثانیه خاموش
- مدت درمان: ۶ ماه
- شدت جریان: تا حداکثر ۱.۷۵ میلیآمپر (الگر و همکاران، ۲۰۰۰).
مطالعات بیشتر بر روی افسردگی مقاوم به درمان
در همان سال، راش و همکاران (۲۰۰۰) یک کارآزمایی چندمرکزی بر روی بیماران افسرده مقاوم به درمان انجام دادند. آنها از پارامترهای مشابه با مطالعات قبلی استفاده کردند:
- عرض پالس: ۵۰۰ میکروثانیه
- فرکانس: ۲۰–۳۰ هرتز
- مدت روشن/خاموش: ۳۰ ثانیه روشن، ۵ دقیقه خاموش
- مدت درمان: ۱۰ هفته
- شدت جریان: به سطحی که بیمار راحت بود، افزایش یافت
نتایج نشان داد که حدود ۴۰٪ از بیماران حداقل ۵۰٪ کاهش در نمره مقیاس افسردگی همیلتون (HRSD) داشتند. نتایج مشابهی در سایر مقیاسهای افسردگی که در تحلیل ثانویه استفاده شدند، مشاهده شد (راش و همکاران، ۲۰۰۰).
تصویربرداری مغزی و پاسخ نورونی به تحریک عصب واگ
بونینگ و همکاران (۲۰۰۱) روشی برای فعالسازی همزمان تحریک عصب واگ و ثبت fMRI ابداع کردند. آنها سیگنالهای BOLD را در مناطقی از مغز که با مسیرهای آورانی واگ مرتبط هستند، مشاهده کردند. این مطالعه از یک چرخهی کاری سریعتر (۷ ثانیه روشن، ۱۰۸ ثانیه خاموش، ۶.۱٪ چرخهی عملکردی) استفاده کرد که با مطالعات قبلی تفاوت داشت، اما این تنظیمات به دلیل اهداف تصویربرداری انتخاب شده بودند (بونینگ و همکاران، ۲۰۰۱).
تعیین پارامترهای بهینه برای درمان افسردگی
مو و همکاران (۲۰۰۴) مطالعهای را برای بررسی تأثیر تحریک عصب واگ در درمان افسردگی با استفاده از fMRI انجام دادند. آنها عرض پالس را در سه مقدار ۱۳۰، ۲۵۰ و ۵۰۰ میکروثانیه بررسی کردند. نتایج نشان داد که:
- عرض پالس ۲۵۰ و ۵۰۰ میکروثانیه بیشترین تأثیر را در فعالسازی مناطق مختلف مغز داشت.
- عرض پالس ۱۳۰ و ۲۵۰ میکروثانیه در کاهش فعالیت برخی مناطق مغز نقش داشت.
- بیشتر مطالعاتی که برای درمان افسردگی انجام شدهاند، از عرض پالس ۵۰۰ میکروثانیه استفاده کردهاند (مو و همکاران، ۲۰۰۴).
جمعبندی
نتایج مطالعات نشان میدهند که تحریک عصب واگ میتواند برای درمان افسردگی مقاوم به درمان (TRD) مؤثر باشد. بیشتر پژوهشها پارامترهای زیر را بهینه میدانند:
- عرض پالس: ۵۰۰ میکروثانیه
- فرکانس: ۲۰ تا ۳۰ هرتز
- مدت روشن/خاموش: ۳۰ ثانیه روشن، ۵ دقیقه خاموش
- شدت جریان: معمولاً تا ۱.۵–۱.۷۵ میلیآمپر
بااینحال، هنوز تحقیقات بیشتری برای تأیید قطعی اثربخشی این روش در سطح بالینی گسترده نیاز است. مطالعات بیشتری در این زمینه انجام شدهاند که جزئیات آنها در این متن آورده نشده است، از جمله تحقیقات سکیم و همکاران (۲۰۰۱)، لومارف و همکاران (۲۰۰۲)، ناهاس و همکاران (۲۰۰۵، ۲۰۰۷)، زوبل و همکاران (۲۰۰۵)، کانوای و همکاران (۲۰۰۶، ۲۰۱۲)، پرینی و همکاران (۲۰۱۷) و تو و همکاران (۲۰۱۸).
تسهیل نوروپلاستیسیته با تحریک عصب واگ (VNS)
در سالهای اخیر، مطالعات زیادی به بررسی رابطه بین تحریک عصب واگ (VNS) و نوروپلاستیسیته پرداختهاند. این پژوهشها بر ترمیم آسیبهای عصبی، یادگیری حرکتی، حافظه و پردازش شنوایی متمرکز هستند. نشان دادن تغییرات نوروپلاستیک در هر یک از این حوزهها میتواند دلیلی بر کاربردهای گستردهتر تحریک عصب واگ باشد. این بخش عمدتاً بر مداخلات رفتاری همراه با VNS تمرکز دارد که یادگیری را تسریع کرده، شبکههای قشری را سازماندهی مجدد میکنند و بهبودی پس از آسیبهای مغزی را تسهیل میکنند.
نوروپلاستیسیته همراه با تحریک عصب واگ (VNS-Paired Plasticity)
انجینیر و همکاران (۲۰۱۱) اولین مطالعهای را انجام دادند که در آن تحریک عصب واگ را با ارائه صداهای خاص ترکیب کردند و نشان دادند که این روش میتواند تغییرات هدفمندی در قشر شنوایی اولیه (A1) ایجاد کند. آنها بررسی کردند که آیا تحریک عصب واگ میتواند در درمان وزوز گوش (Tinnitus) مفید باشد یا خیر. ایدهی اصلی این بود که اگر فرکانسهای بیشفعال باعث وزوز گوش شوند، افزایش پردازش قشری صداهای دیگر ممکن است این عدم تعادل را اصلاح کند. نتایج نشان داد که VNS همراه با صداهای مختلف، تغییرات قابلتوجهی در تستهای رفتاری و پاسخهای A1 در مدلهای حیوانی ایجاد میکند (انجینیر و همکاران، ۲۰۱۱).
مطالعهای دیگر با استفاده از همان پارامترهای تحریک، نرخ قطارهای صوتی را بررسی کرد. با توجه به اینکه نورونهای قشر شنوایی اولیه در موشها معمولاً به صداهایی با نرخ ۱۰ پالس در ثانیه پاسخ میدهند، محققان VNS را با قطارهای صوتی سریعتر یا کندتر جفت کردند. نتایج نشان داد که جفتسازی با قطارهای سریع، توانایی نورونها را برای دنبال کردن این الگوها افزایش داد، درحالیکه جفتسازی با قطارهای کند، این توانایی را کاهش داد (شتاکه و همکاران، ۲۰۱۲). همچنین، زمانی که VNS با اصوات گفتاری در موشها جفت شد، پاسخ A1 به آن صداها افزایش یافت، اما به اصوات گفتاری جدید واکنشی نشان نداد (انجینیر و همکاران، ۲۰۱۵).
تحریک عصب واگ و پردازش شنوایی
پنا و همکاران (۲۰۱۳) یکی از چندین مطالعهای بود که VNS را با تنهای صوتی در موشها ترکیب کرد. برخی از مطالعات دیگر، صداها را بهعنوان محرک شرطیسازی استفاده کردند و سپس قشر شنوایی اولیه (A1) را بهعنوان معیاری برای سنجش نوروپلاستیسیته مورد بررسی قرار دادند. این مطالعات نشان دادند که نوروپلاستیسیته یک مکانیسم اساسی در اثرات تحریک عصب واگ است و یافتههای A1 احتمالاً مشابه یافتههای قشر حرکتی اولیه یا قشر سوماتوسنسوری هستند.
بیشتر این مطالعات از پارامترهای زیر استفاده کردند:
- عرض پالس: ۱۰۰ میکروثانیه
- فرکانس: ۳۰ هرتز
- مدت قطار پالس: ۵۰۰ میلیثانیه
- شدت جریان: ۰.۸ میلیآمپر
تأثیر شدت جریان بر نوروپلاستیسیته ناشی از VNS
بورلند و همکاران (۲۰۱۶) بررسی کردند که آیا شدت جریان میتواند بر نوروپلاستیسیته ناشی از تحریک عصب واگ تأثیر بگذارد یا خیر. در این مطالعه، تنها شدت جریان تغییر کرد و موشها به چهار گروه تقسیم شدند:
- ۰.۴ میلیآمپر
- ۰.۸ میلیآمپر
- ۱.۲ میلیآمپر
- ۱.۶ میلیآمپر
پس از ۲۰ روز تحریک جفتشده با صداها، محققان نواحی قشر A1 را که به این فرکانسها پاسخ میدادند، اندازهگیری کردند. گروههای ۰.۴ و ۰.۸ میلیآمپر تغییرات قابلتوجهی در پاسخدهی نشان دادند، اما شدتهای بالاتر اثر معناداری نداشتند (بورلند و همکاران، ۲۰۱۶). این نتایج نشان داد که شدت جریان یک رابطهی غیرخطی با نوروپلاستیسیته دارد و مقدار بیشازحد آن میتواند اثرات را کاهش دهد.
اثر عرض پالس و شدت جریان بر نوروپلاستیسیته
لوروالد و همکاران (۲۰۱۸) مطالعهای را انجام دادند که در آن عرض پالس (۱۰۰ یا ۵۰۰ میکروثانیه) و شدت جریان (۰.۲ یا ۰.۸ میلیآمپر) را تغییر دادند. نتایج نشان داد که:
- کاهش شدت جریان به ۰.۲ میلیآمپر، اثرات VNS را بر نوروپلاستیسیته از بین برد.
- اما اگر شدت جریان ۰.۲ میلیآمپر با عرض پالس ۵۰۰ میکروثانیه ترکیب شود، هنوز اثر کمی باقی میماند.
- این یافتهها نشان میدهند که بین عرض پالس و شدت جریان تعامل وجود دارد و عرض پالس کوتاهتر (۱۰۰ میکروثانیه) ممکن است دامنهی وسیعتری از جریانها را برای ایجاد نوروپلاستیسیته فراهم کند (لوروالد و همکاران، ۲۰۱۸).
نقش زمانبندی تحریک در نوروپلاستیسیته
مطالعات جدیدتر بر تأثیر زمانبندی تحریک عصب واگ (VNS) بر قشر شنوایی اولیه (A1) تمرکز کردهاند. محققان فاصلهی بین تحریکها را در مدلهای موشی آسیب صوتی بررسی کردند. نتایج نشان داد که:
- کاهش فواصل بین تحریکها (۸ ثانیه بهجای ۳۰ ثانیه) اثرات نوروپلاستیسیته را کاهش میدهد.
- افزایش فاصلهی تحریکها (۱۲۰ ثانیه) اثراتی مشابه پروتکل استاندارد ۳۰ ثانیه داشت.
- کاهش تعداد جفتسازیها از ۳۰۰ بار به تنها ۵۰ بار، اثرات نوروپلاستیسیته را از بین برد (بورلند و همکاران، ۲۰۱۸).
جمعبندی
تحریک عصب واگ (VNS) بهعنوان یک روش برای تسهیل نوروپلاستیسیته در شنوایی، حافظه، یادگیری حرکتی و ترمیم عصبی مورد بررسی قرار گرفته است. تحقیقات نشان دادهاند که تنظیمات پارامتری خاصی تأثیر زیادی بر میزان نوروپلاستیسیته دارند. نتایج کلیدی شامل:
- شدت جریان بهینه: ۰.۸ میلیآمپر (شدتهای بالاتر اثربخشی را کاهش میدهند).
- عرض پالس: ۱۰۰ میکروثانیه برای انعطافپذیری بیشتر در تغییر شدت جریان.
- فواصل بین تحریکها: ۳۰ ثانیه بهینهترین تنظیم است (کمتر از ۸ ثانیه اثرات را کاهش میدهد).
- حداقل تعداد جفتسازی موردنیاز: ۳۰۰ بار تحریک (کمتر از ۵۰ بار اثرات را از بین میبرد).
این یافتهها نشان میدهند که تحریک عصب واگ میتواند تأثیرات قابلتوجهی بر نوروپلاستیسیته داشته باشد، اما بهینهسازی پارامترهای تحریک برای دستیابی به حداکثر اثربخشی ضروری است.
کارآزماییهای بالینی تحریک عصب واگ از طریق پوست گوش (taVNS)
پس از انجام مطالعات تصویربرداری عملکردی، تحریک عصب واگ از طریق پوست گوش (taVNS) بهعنوان یک روش بالقوه برای درمان بیماریهای مختلف مطرح شد. در سال ۲۰۱۲، چندین مطالعهی آزمایشی برای بررسی امکانپذیری taVNS در درمان بیماریها انجام شد. این تحقیقات پارامترهای بسیار متنوعی را برای بررسی اثرات این روش استفاده کردند.
کارآزماییهای اولیه و ایمنی taVNS
یک مطالعهی آزمایشی یکگروهی taVNS را در بیماران مبتلا به وزوز گوش مزمن به مدت ۳ تا ۱۰ هفته بررسی کرد. محققان الکتروکاردیوگرام (ECG) بیماران را هر چند هفته یکبار ثبت کردند و دریافتند که taVNS ممکن است با کاهش زمان QRS مرتبط باشد. در این مطالعه، دو مورد عوارض جانبی گزارش شد، اما محققان نتیجه گرفتند که احتمالاً این مشکلات به دلیل تحریک ایجاد نشدهاند. پارامترهای taVNS در این پژوهش عبارت بودند از:
- فرکانس: ۲۵ هرتز
- مدت تحریک: ۳۰ ثانیه روشن، ۱۸۰ ثانیه خاموش
- شدت جریان: بین آستانهی ادراک و آستانهی درد (تقریباً ۰.۱ تا ۱۰ میلیآمپر) (کروزر و همکاران، ۲۰۱۲).
با این حال، به دلیل عوارض جانبی، فاز اول زودتر از موعد متوقف شد. در فاز دوم، دستگاه تحریک تغییر کرد، مدت خاموشی (OFF) کاهش یافت (۳۰ ثانیه روشن، ۳۰ ثانیه خاموش) و دو ساعت از مدت تحریک روزانه کاسته شد. درنهایت، پژوهشهای کروزر نتیجه گرفتند که taVNS ایمن و قابلاجرا است و تغییرات معنیداری در برخی شاخصهای کلینیکی ایجاد میکند، اما تأثیر مشخصی در کاهش شکایات بیماران مشاهده نشد (کروزر و همکاران، ۲۰۱۴).
taVNS در درمان صرع مقاوم به درمان
مطالعات دیگر اثر taVNS را در بیماران مبتلا به صرع مقاوم به درمان بررسی کردند. در این پژوهش، taVNS سه بار در روز، هر بار یک ساعت، به مدت ۹ ماه اعمال شد. در پایان مطالعه، بیماران یک هفته تحت EEG ویدیویی قرار گرفتند و دفترچهی ثبت تشنجها را تکمیل کردند. پارامترهای مورد استفاده عبارت بودند از:
- عرض پالس: ۳۰۰ میکروثانیه
- فرکانس: ۱۰ هرتز
- مدت تحریک: ۱ ساعت روشن
- شدت جریان: حداکثر مقدار قابلتحمل برای بیمار
نتایج نشان داد که taVNS برای دورههای طولانی، ایمن و قابلتحمل است و پنج نفر از هفت بیمار که مطالعه را به پایان رساندند، کاهش تشنج داشتند. اما لازم به ذکر است که سه بیمار از ده نفر اولیه، به دلیل سختی انجام پروتکل روزانه، مشکلات فنی یا عوارض جانبی، از مطالعه خارج شدند (استفان و همکاران، ۲۰۱۲).
یک کارآزمایی تصادفی دوسوکور اثر taVNS را در صرع مقاوم به درمان بررسی کرد. در این مطالعه، شرکتکنندگان به دو گروه تقسیم شدند:
- گروه درمانی با taVNS (۲۵ هرتز)
- گروه کنترل فعال (۱ هرتز)
پارامترهای تحریک عبارت بودند از:
- عرض پالس: ۲۵۰ میکروثانیه
- مدت تحریک: ۳۰ ثانیه روشن، ۳۰ ثانیه خاموش
- مدت درمان: ۲۰ هفته
- شدت جریان: بین آستانهی ادراک و آستانهی درد (میانگین ۱.۰۲ میلیآمپر در گروه کنترل و ۰.۵۰ میلیآمپر در گروه درمانی)
نتایج نشان داد که گروه درمانی که درمان را به پایان رساندند، کاهش قابلتوجهی در تعداد تشنجها داشتند، اما نرخ پاسخدهی بین دو گروه مشابه بود. درنتیجه، محققان نتوانستند تأیید کنند که فرکانس ۲۵ هرتز برتر از کنترل است (باوئر و همکاران، ۲۰۱۶).
روشهای جدیدتر taVNS: RAVANS و MAAVNS
دو نوع خاص از taVNS با نامهای تحریک عصب واگ آورانی گوش همگام با تنفس (RAVANS) و تحریک عصب واگ فعالشده با حرکت (MAAVNS) بهعنوان راهکارهای مدار بسته (closed-loop) برای بهینهسازی پارامترهای تحریک معرفی شدند.
RAVANS و ارتباط با تنفس
RAVANS بر این اساس عمل میکند که دم (inhalation) باعث مهار موقتی فعالیت عصب واگ میشود. در این روش، تحریک در بازدم (exhalation) فعال میشود. این روش در درمان درد مزمن و میگرن استفاده شده است. پارامترهای مورد استفاده عبارت بودند از:
- عرض پالس: ۴۵۰ میکروثانیه
- فرکانس: ۳۰ هرتز
- مدت تحریک: ۳۰ دقیقه
- شدت جریان: نزدیک به آستانهی درد
نتایج نشان داد که RAVANS نهتنها در کاهش درد مؤثر است، بلکه در درمان برخی اختلالات عصبی نیز امیدوارکننده به نظر میرسد (گارسیا و همکاران، ۲۰۱۷).
MAAVNS و توانبخشی حرکتی
MAAVNS taVNS را با فعالیت حرکتی هدفمند ترکیب میکند. پارامترهای مورد استفاده در این روش عبارت بودند از:
- عرض پالس: ۵۰۰ میکروثانیه
- فرکانس: ۲۵ هرتز
- تحریک فقط در حین انجام فعالیت حرکتی اعمال میشود
تحقیقات نشان دادهاند که MAAVNS میتواند در توانبخشی حرکتی پس از سکته مغزی و حتی در نوزادان برای تسهیل یادگیری حرکتی مؤثر باشد (کوک و همکاران، ۲۰۲۰). مطالعات بعدی کاربرد این روش در بازتوانی بزرگسالان پس از سکته را بررسی میکنند.
کاربرد taVNS در بازتوانی پس از سکته
مطالعات متعددی تأثیر taVNS در بازتوانی اندام فوقانی پس از سکته را بررسی کردهاند:
- ردگریو و همکاران (۲۰۱۸): ۱۸ جلسهی یکساعته (۲۵ هرتز، ۱۰۰ میکروثانیه) با بهبودهای قابلتوجه در عملکرد حرکتی.
- بایگ و همکاران (۲۰۱۹): تأثیر مثبت taVNS بر بهبود حس پس از سکته.
- کاپونه و همکاران (۲۰۱۷): استفاده از رباتها برای ایجاد توانبخشی همراه با taVNS.
- سیستم MAAVNS که ابتدا در نوزادان آزمایش شد، اکنون در یک مطالعهی تصادفیشده برای توانبخشی اندام فوقانی بزرگسالان بررسی میشود.
جمعبندی
تحریک عصب واگ از طریق پوست گوش (taVNS) بهعنوان یک روش غیرتهاجمی جایگزین برای تحریک تهاجمی عصب واگ مطرح شده است. مطالعات نشان دادهاند که taVNS میتواند در درمان صرع مقاوم، افسردگی، درد مزمن و توانبخشی پس از سکته مغزی مؤثر باشد.
✅ یافتههای کلیدی شامل:
- taVNS ایمن و قابلتحمل برای درمانهای طولانیمدت است.
- تنظیمات بهینه شامل فرکانس ۲۵ هرتز، عرض پالس ۲۵۰ تا ۵۰۰ میکروثانیه و شدت جریان ۰.۵ تا ۱.۵ میلیآمپر است.
- روشهای جدیدتر مانند RAVANS و MAAVNS میتوانند اثربخشی taVNS را افزایش دهند.
taVNS میتواند آیندهی تحریک عصب واگ را تغییر دهد، زیرا بسیاری از بیماران را از نیاز به جراحی بینیاز میکند. بااینحال، هنوز تحقیقات بیشتری برای بهینهسازی پارامترهای آن موردنیاز است.
خلاصه و نتیجهگیری
تحریک عصب واگ (VNS) یکی از روشهای مهم تحریک عصبی است که بیش از ۱۵۰ سال قدمت دارد. بااینحال، هنوز هیچ توافقی بر سر “بهترین” پارامتر تحریک عصب واگ وجود ندارد. احتمالاً ترکیب کاملی از شدت جریان، عرض پالس، فرکانس، چرخهی عملکردی (Duty Cycle) و مدت درمان وجود ندارد، بلکه دامنهی گستردهای از پارامترهای مؤثر وجود دارد که میتوانند اثرات رفتاری مطلوبی ایجاد کنند. علاوه بر این، ارتباط بین شدت جریان و عرض پالس در نوروپلاستیسیته یکی از حوزههای تحقیقاتی آینده خواهد بود.
این مقاله با هدف ارائهی یک دیدگاه تاریخی و راهنمایی برای تحقیقات آینده در زمینهی VNS نگاشته شده است. سه پیام کلیدی که از این تحقیق استخراج شدهاند عبارتاند از:
۱. شدت جریان و عرض پالس نقش حیاتی دارند
- مطالعات مختلف نشان دادهاند که افزایش تدریجی شدت جریان باعث افزایش ترشح انتقالدهندههای عصبی مانند نوراپینفرین (روزولت و همکاران، ۲۰۰۶؛ فولسا و همکاران، ۲۰۰۷) و همچنین افزایش نرخ شلیک سلولهای لوکوس سرولئوس (LC) میشود (هالسی و همکاران، ۲۰۱۷).
- VNS کاشتهشده معمولاً شدت جریان را تا سطح تحمل بیمار تنظیم میکند، درحالیکه تقریباً تمام مطالعات taVNS از شدت تحریک بالاتر از آستانهی درک استفاده میکنند.
- عصب واگ شامل هزاران فیبر عصبی است که هرکدام آستانهی تحریک خاصی دارند:
- فیبرهای A-beta دارای کمترین آستانهی تحریک هستند و ابتدا فعال میشوند.
- فیبرهای C (غیرمیلینه) که مسئول بسیاری از اثرات VNS هستند، فقط در شدتهای جریان بالاتر فعال میشوند (کالینز و همکاران، ۱۹۶۰).
- افزایش عرض پالس، اثرات تحریک عصب واگ را تقویت میکند (لوروالد و همکاران، ۲۰۱۸).
- اما شدت جریان بالاتر معمولاً فقط در صورت استفاده از عرض پالس کوتاهتر قابلتحمل است. این تعامل بین شدت جریان و عرض پالس نیاز به تحقیقات بیشتری دارد.
۲. فرکانس تحریک نیاز به دقت بالا ندارد
- در بررسی بیش از ۱۰۰ مطالعه، بیشتر تحقیقات از فرکانس ۲۰ تا ۳۰ هرتز استفاده کردهاند، که در مطالعات تصویربرداری عصبی و آزمایشهای taVNS بیشترین فعالیت زیستی را نشان داده است.
- هیچ بررسی پارامتری گستردهای برای یافتن “فرکانس بهینه” انجام نشده است، اما پژوهشهای موجود نشان میدهند که بیشتر اثرات رفتاری در محدودهی ۲۰ تا ۳۰ هرتز رخ میدهند.
- این دامنهی فرکانسی با پارامترهای ضدتشنجی اولیه در دههی ۱۹۹۰ (بن-مناخم و همکاران، ۱۹۹۴) هماهنگ است.
- نیاز به تحقیقات بیشتر برای بررسی دقیق تأثیر فرکانس در تحریک عصب واگ احساس میشود.
۳. مدت روشن/خاموش (ON/OFF) ممکن است وابسته به شرایط بیمار باشد
- تحقیقات نشان دادهاند که دامنهی گستردهای از زمانهای ON/OFF میتواند مؤثر باشد.
- در تحریک VNS کاشتهشده، مدت روشن/خاموش در ابتدا برای جلوگیری از آسیب به عصب و حفظ عمر باتری تنظیم شد و مقدار ۳۰ ثانیه روشن، ۵ دقیقه خاموش بهعنوان استاندارد باقی ماند.
- اما در تأثیرات نوروپلاستیسیته، زمان ON/OFF کمتر اهمیت دارد. هماهنگسازی لحظات تحریک با فعالیتهای رفتاری اثرگذاری بیشتری دارد (هیز و همکاران، ۲۰۱۴).
- در taVNS، نگرانیهای مربوط به ایمنی و عمر باتری که در VNS کاشتهشده وجود دارد، دیگر مسئلهای نیستند. زیرا:
- ژنراتورهای پالس خارجی را میتوان مجدداً شارژ کرد.
- تحریک مستقیماً به عصب واگ وارد نمیشود.
- جفتسازی تحریک taVNS با فعالیتهای رفتاری در حال ظهور است:
- روش RAVANS (همگام با تنفس) نشان داده است که میتواند اثرات تحریک عصب واگ را بهبود ببخشد (گارسیا و همکاران، ۲۰۱۷).
- روش MAAVNS (فعالشده با حرکت) نیز در بازتوانی حرکتی پس از سکته مغزی و یادگیری حرکتی در نوزادان مؤثر بوده است (کوک و همکاران، ۲۰۲۰).
نتیجهگیری کلی
همانطور که تحقیقات در زمینهی تحریک عصب واگ (VNS) ادامه مییابد، باید از دیدگاه تاریخی استفاده کرد و به بهینهسازی پارامترها پرداخت. هنوز فضای زیادی برای بهبود و بهینهسازی وجود دارد و حجم وسیعی از پژوهشهای موجود میتواند برای بهینهسازی بیشتر مورد استفاده قرار گیرد.
✅ نکات کلیدی برای بهینهسازی VNS:
- شدت جریان و عرض پالس نقش مهمی در تحریک عصب واگ دارند.
- فرکانس تحریک (۲۰–۳۰ هرتز) نسبت به سایر پارامترها حساسیت کمتری دارد.
- مدت روشن/خاموش (ON/OFF) ممکن است وابسته به نوع درمان و هدف تحریک باشد.
- روشهای جدید مانند RAVANS و MAAVNS در حال گسترشاند و میتوانند تأثیرات taVNS را بهبود بخشند.
تحریک عصب واگ همچنان بهعنوان یک روش نویدبخش در نوروپلاستیسیته و درمان بیماریهای عصبی در حال گسترش است، و تحقیقات آینده به بهینهسازی بیشتر این روش کمک خواهند کرد.