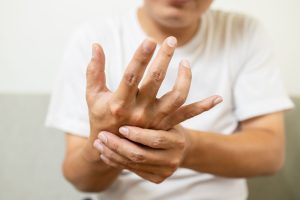
دیسکینزی تاخیری (TD)
یک بیماری عصبی ناشی از دارو است، به این معنی که بر مغز و سیستم عصبی تأثیر می گذارد. باعث حرکات غیر طبیعی و غیرقابل کنترل در صورت، تنه و کل بدن می شود. دیسکینزی تاخیری در اثر استفاده از داروهایی ایجاد میشود که گیرندههای دوپامین (که بر حرکت و احساسات تأثیر میگذارند) در مغز مانند داروهای ضد روان پریشی را مسدود میکنند.
داروهای ضد روان پریشی برای بیماری های روانی مانند اختلال دوقطبی، اسکیزوفرنی و افسردگی استفاده می شود. اکثر موارد دیسکینزی تاخیری غیر قابل برگشت هستند.
هر ساله دیسکینزی تاخیری در 5 تا 7 درصد افرادی که از داروهای ضد روان پریشی استفاده می کنند رخ می دهد. این درصد با استفاده طولانی مدت از داروهای ضد روان پریشی افزایش می یابد. علاوه بر این، میزان TD در افراد مسن (55 سال و بالاتر) بیشتر است.
علائم دیسکینزی تاخیری ممکن است از یک تا شش ماه پس از شروع درمان با داروهای ضد روان پریشی ظاهر شود. خوشبختانه، تعدادی گزینه درمانی برای درمان TD وجود دارد که به کاهش علائم، بهبود کیفیت زندگی و امکان استفاده مداوم از داروهای ضد روان پریشی کمک می کند.
علائم دیسکینزی تاخیری
علائم اصلی دیسکینزی تاخیری حرکات غیرارادی فک، صورت و زبان است. تقریباً سه چهارم بیماران مبتلا به TD این نوع حرکات غیرارادی صورت را تجربه خواهند کرد. نمونه هایی از علائم TD صورت عبارتند از:
- حرکات پیچشی زبان
- جمع شدن گوشه های دهان
- حرکات جویدن
- برآمدگی گونه ها
- کوبیدن لب
- پلک زدن سریع چشم
- تاب خوردن فک (که مشخصه آن حرکت فک از یک طرف به سمت دیگر است که گاهی با دندان قروچه همراه است)
این حرکات غیرارادی از نظر شدت متفاوت است و گاهی اوقات می تواند در گفتار، غذا خوردن و بلع اختلال ایجاد کند.
حرکات غیرارادی ناشی از دیسکینزی تاخیری می تواند بازوها، پاها و سایر قسمت های بدن شما را نیز درگیر کند.
چند نمونه از این موارد عبارتند از:
- حرکات انگشت پیانو
- شانه بالا انداختن
- تکان خوردن و تاب خوردن
- رانش لگن
- ریتم های تنفس نامنظم
- بی قراری
- دیستونی (انقباضات عضلانی که منجر به چرخش های مکرر یا وضعیت های ثابت می شود)
حرکات غیرارادی اندام معمولاً در افراد جوان شدیدتر است. علاوه بر این، این حرکات می تواند تأثیر شدیدی بر وضعیت و تعادل داشته باشد. درنتیجه می تواند خطر افتادن شما را افزایش دهد.
چه چیزی باعث دیسکینزی تاخیری می شود؟
علت اصلی این نوع دیسکینزی، استفاده طولانی مدت و مداوم از داروهای ضد روان پریشی است. عوامل دیگری مانند استعداد ژنتیکی، سن، جنسیت بیولوژیکی، مصرف الکل و مواد مخدر و شرایط از قبل ممکن است دخیل باشند.
داروهای ضد روان پریشی برای درمان انواع بیماری های روانی، از جمله اسکیزوفرنی، افسردگی، و اختلال دوقطبی، از جمله موارد دیگر استفاده می شود. این داروها با مسدود کردن گیرنده های دوپامین در مغز، شرایط سلامت روان را درمان می کنند. علائم TD نتیجه داروهای ضد روان پریشی است که گیرنده های دوپامین را مسدود می کنند.
داروهای آنتی سایکوتیک را می توان به عنوان نسل اول یا دوم توصیف کرد و هر دو نوع می توانند علائم TD را ایجاد کنند. آنتی سایکوتیک های نسل اول “معمولی” در نظر گرفته می شوند و هدف آنها مسدود کردن گیرنده های دوپامین است. آنتی سایکوتیک های نسل دوم “آتیپیک” در نظر گرفته می شوند و تا حدی گیرنده های دوپامین را مسدود می کنند، اما ممکن است بر هورمون های دیگر مانند سروتونین نیز تاثیر بگذارند. هر سال، TD در 5 تا 6 درصد از افرادی که داروهای ضد روان پریشی نسل اول مصرف می کنند و 4 درصد از افرادی که آنتی سایکوتیک های نسل دوم مصرف می کنند، رخ می دهد.
نمونه هایی از آنتی سایکوتیک های نسل اول و دوم که معمولاً تجویز می شوند عبارتند از:
نسل اول: تورازین (کلرپرومازین)، متوسط (فلوفنازین)، هالدول (هالوپریدول) و سرنتیل (مزوریدازین بیسیلات)
نسل دوم: اینوگا (پالیپریدون)، ریسپردال (ریسپریدون)، ابیلیفای (اریپیپرازول)، لاتودا (لورازیدون)، (زیپرکسا) یا الانزاپین
علاوه بر این، رگلان (متوکلوپرامید) و استمتیل (پروکلرپرازین)، دو داروی مسدودکننده دوپامین که برای درمان تهوع و استفراغ استفاده میشوند، نشان دادهاند که باعث دیسکینزی تاخیری میشوند.
عوامل خطر
برخی از دانشمندان این فرضیه را مطرح می کنند که افرادی که به TD مبتلا می شوند دارای استعداد ژنتیکی هستند که گیرنده های دوپامین در مغز آنها را نسبت به این داروهای مسدودکننده دوپامین حساس تر می کند.
علاوه بر این، برای از بین بردن استعداد ژنتیکی بالقوه، برخی از عوامل خطر وجود دارد که برخی افراد را مستعد ابتلا به دیسکینزی تاخیری میکند.
دو عامل خطر اصلی برای ایجاد علائم TD عبارتند از: سن بالاتر (بیش از 55 سال) و استفاده طولانی مدت از داروهای ضد روان پریشی. بزرگسالان بالای 55 سال پنج برابر بیشتر از بزرگسالان جوانتر در بزرگسالان بالای 55 سال احتمال ابتلا دارند. استفاده طولانی مدت از داروهای ضد روان پریشی (پنج تا 10 سال) می تواند خطر ابتلا به دیسکینزی را تا 50٪ افزایش دهد.
برخی از مطالعات نشان میدهند که احتمال ابتلا به دیسکینزی در زنان بیشتر از مردان است. حدود 30 درصد از زنان یائسه پس از یک سال استفاده از داروهای ضد روان پریشی دچار TD می شوند. همچنین، مطالعات دیگر نشان میدهد که سیاهپوستان آمریکایی بیشتر از آمریکاییهای سفیدپوست به علائم TD مبتلا میشوند.
برخی از عوامل خطر اضافی عبارتند از:
- ابتلا به دیابت
- تاریخچه درمان با شوک الکتریکی
- مصرف بیش از حد الکل یا مواد مخدر
- اختلالات خلقی از قبل موجود
- تشخیص اسکیزوفرنی
تشخیص
دیسکینزی تاخیری توسط یک پزشک (احتمالاً یک روانپزشک، یا یک پزشک متخصص در مراقبت و درمان بیماری های روانی) که مستقیماً فردی را که تحت درمان ضد روان پریشی قرار دارد، تشخیص می دهد.
برای ارزیابی صحیح مشاهدات خود و رسیدن به تشخیص، از مقیاس حرکت غیر ارادی غیرطبیعی (AIMS) استفاده می کنند. این مقیاس توسط مؤسسه ملی سلامت روان در دهه 1970 برای ارزیابی حرکات غیرطبیعی در بیمارانی که تحت درمان ضد روان پریشی بودند، ایجاد شد.
پزشکان با استفاده از مقیاس AIMS 12 دسته از حرکات شامل حرکات صورت، دهان، اندام ها و تنه را ارزیابی می کنند و حرکات را به عنوان خفیف، متوسط یا شدید طبقه بندی می کنند.
پزشکانی که داروهای ضد روان پریشی تجویز می کنند باید به طور منظم در طول معاینات معمول با افرادی که تحت درمان هستند، بروز علائم دیسکینزی تاحیری را بررسی کنند.
درمان دیسکینزی تاخیری
پس از تشخیص دیسکینزی دیررس بیمار، هدف درمان یافتن راه هایی برای کاهش شدت حرکات غیرارادی است. ارائه دهندگان مراقبت های بهداشتی گزینه های درمانی مختلفی در اختیار دارند.
- مدیریت داروهای ضد روان پریشی
- تجویز داروهای اختلال حرکتی
- تحریک عمقی مغز
پیشگیری
راه اصلی برای جلوگیری از ایجاد دیسکینزی تاخیری ناشی از داروهای ضد روان پریشی تجویزی، استفاده از کمترین دوز موثر ممکن برای مدت کوتاهی است.
پس از شروع درمان ضد روان پریشی، برای ارائه دهنده مراقبت های بهداشتی شما مهم است که به طور منظم شما را از نظر علائم دیسکینزی غربالگری کند. افرادی که تحت درمان طولانی مدت آنتی سایکوتیک هستند باید هر سه ماه یکبار از نظر علائم غربالگری شوند.
در نهایت، آگاهی از عوامل خطر بالقوه ضروری است. بحث در مورد عوامل خطر قبل از شروع درمان آنتی سایکوتیک می تواند در جلوگیری از بروز علائم TD مفید باشد.
برای دریافت اطلاعات بیشتر در خصوص دریافت درمان تخصصی و به روز برای مشکلات حرکتی با ما در کلینیک سلامت مغز دانا همراه باشید.
منبع: https://www.health.com/tardive-dyskinesia-overview-7370598

درباره نویسنده
خجسته رحیمی جابری، پژوهشگر دکترای تخصصی علوم اعصاب دانشگاه علوم پزشکی شیراز و نویسنده وب سایت انستیتو سلامت مغز دانا. زمینه کاری تخصصی ایشان مشکلات حافظه و آلزایمر است وی بیش از 20 مقاله معتبر بین المللی در این زمینه به چاپ رسانده است. می توانید پژوهش های او را در اینجا (کلیک کنید) دنبال کنید.