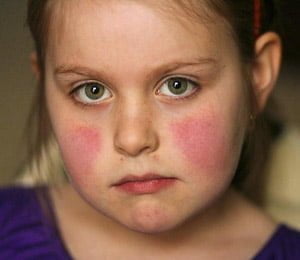
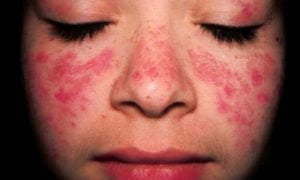
همانطور که در قسمت اول این مقاله گفته شد لوپوس یک بیماری خودایمنی مزمن است که می تواند باعث التهاب در سراسر بدن شود. با این حال، در درجه اول یک وضعیت موضعی است، بنابراین همیشه کل بدن را درگیر نمیکند. در قسمت اول در خصوص انواع لوپوس و داروهایی که برای درمان آن استفاده میشود صحبت کردیم. در این مقاله درباره علل و عوارض لوپوس از جمله خستگی، افسردگی، نفریت و آرتریت مرتبط با لوپوس صحبت خواهیم کرد.
علل و عوامل خطر لوپوس
در حالی که کارشناسان دقیقاً نمی دانند چه چیزی باعث لوپوس می شود، آنها فکر می کنند ممکن است ترکیبی از بسیاری از عوامل زمینه ای باشد. این موارد شامل:
- محیط. بررسی در سال 2019 محرکهای بالقوه مانند سیگار کشیدن، استرس و قرار گرفتن در معرض سمومی مانند گرد و غبار سیلیس را به عنوان عوامل بالقوه لوپوس شناسایی کرد.
- ژنتیک. با توجه به بنیاد لوپوس آمریکا، بیش از 50 ژن مرتبط با لوپوس شناسایی شده است. علاوه بر این، داشتن سابقه خانوادگی لوپوس ممکن است فرد را در معرض خطر کمی بالاتر برای تجربه این بیماری قرار دهد.
- هورمون ها . بررسی در سال 2019 نشان می دهد که سطوح غیر معمول هورمون، مانند افزایش سطح استروژن، می تواند به لوپوس منجر شود.
- عفونت ها. با توجه به بررسی در سال 2021 متخصصان هنوز در حال بررسی ارتباط بین لوپوس و عفونت هایی مانند سیتومگالوویروس و اپشتین بار هستند.
- داروها. استفاده طولانی مدت از برخی داروها، مانند هیدرالازین (آپرسولین)، پروکائین آمید (پروکانبید) و کینیدین، با لوپوس ناشی از دارو مرتبط است. همچنین، افرادی که داروهای مسدودکننده TNF را برای شرایطی مانند آرتریت روماتوئید (RA)، بیماری التهابی روده و اسپوندیلیت آنکیلوزان مصرف میکنند، میتوانند به لوپوس ناشی از دارو مبتلا شوند. اگرچه نادر است، تتراسایکلین ها، مانند مینوسیکلین ، که می تواند برای درمان آکنه و روزاسه استفاده شود، می تواند باعث ایجاد لوپوس ناشی از دارو نیز شود.
همچنین ممکن است هیچ یک از علل بالقوه شناخته شده لوپوس که در اینجا ذکر شده است را تجربه نکرده باشید و در عین حال بیماری خود ایمنی را داشته باشید.
چه گروههایی در معرض خطر لوپوس هستند؟
گروه های خاصی ممکن است در معرض خطر بیشتری برای ابتلا به این بیماری باشند. با توجه به بنیاد لوپوس آمریکا ، نمونه هایی از عوامل خطر ابتلا به این بیماری عبارتند از:
- جنسیت. زنان بیشتر از مردان در معرض ابتلا به لوپوس هستند. اما این بیماری می تواند در مردان شدیدتر ظاهر شود.
- سن. در حالی که لوپوس می تواند در هر سنی رخ دهد، اغلب در افراد بین 15 تا 44 سال تشخیص داده می شود.
- سابقه خانوادگی. داشتن سابقه خانوادگی لوپوس به این معنی است که شما در معرض خطر بیشتری برای ابتلا به این بیماری هستید.
- قومیت. در ایالات متحده، لوپوس در افراد رنگین پوست، سیاه پوستان، اسپانیایی تبارها، مردم آمریکای لاتین، آسیایی ها، بومیان آمریکا، بومیان هاوایی و جزایر اقیانوس آرام بیشتر از مردم قفقاز دیده می شود. لوپوس می تواند در سنین پایین تر ایجاد شود و در گروه های فوق شدیدتر باشد. پژوهش ها نشان می دهد که از هر 537 زن سیاه پوست در آمریکا 1 نفر به لوپوس مبتلا می شوند. محققین کاملاً مشخص نیست که آیا این به دلیل عوامل ژنتیکی یا اجتماعی-اقتصادی (یا هر دو) است مطالعه LUMINA عواملی را که ممکن است در آن نقش داشته باشند روشن می کند. با این حال، تحقیقات بیشتری لازم است تا مشخص شود چرا لوپوس عمدتاً این گروه ها را تحت تأثیر قرار می دهد.
به یاد داشته باشید که داشتن عوامل خطر برای این بیماری به معنای ابتلا به لوپوس نیست. این فقط به این معنی است که شما در مقایسه با کسانی که فاکتورهای خطر ندارند، در معرض خطر بیشتری هستید.
تشخیص لوپوس
پزشکان از آزمایش خون یا مطالعه تصویربرداری برای تشخیص لوپوس استفاده نمی کنند. در عوض، آنها علائم و نشانه های یک فرد را در نظر می گیرند و سایر شرایط بالقوه ای را که می تواند باعث آنها شود را رد می کنند.
تحقیقات نشان داده است که برخی از آنتی بادی ها برای این بیماری بسیار خاص هستند، از جمله DNA دو رشته ای (ds-DNA) و آنتی بادی اسمیت (Sm). آنتی بادی Sm همچنین با بیماری کلیوی مرتبط با SLE (نفریت) مرتبط است.
پزشک ابتدا سابقه پزشکی شما را درخواست می کند و معاینه فیزیکی انجام می دهد. آنها در مورد علائم شما، از جمله مدت زمانی که آنها را داشته اید، و اینکه آیا سابقه خانوادگی لوپوس یا سایر بیماری های خود ایمنی دارید، می پرسند.
آزمایشات مرتبط با لوپوس
با توجه به بررسی در سال2019 علاوه بر درخواست یک تاریخچه پزشکی دقیق و انجام معاینه فیزیکی، پزشک ممکن است آزمایشات زیر را برای تشخیص لوپوس انجام دهد:
- آزمایشات خون. اینها می تواند شامل شمارش کامل خون باشد. پزشکان از این آزمایش برای تعیین تعداد و نوع گلبول های قرمز، گلبول های سفید و پلاکت های خون استفاده می کنند. آزمایشهای دیگری که ممکن است درخواست کنند عبارتند از: میزان رسوب گلبول قرمز، آزمایش پروتئین واکنشگر C ، و آزمایش آنتیبادی ضد هستهای که میتواند نشاندهنده افزایش فعالیت سیستم ایمنی باشد.
- آزمایشات ادرار. استفاده از آزمایش ادرار می تواند تعیین کند که آیا سطح خون یا پروتئین در ادرار شما افزایش یافته است یا خیر. این می تواند نشان دهد که این بیماری ممکن است بر کلیه های شما تأثیر بگذارد.
- تست های تصویربرداری. اشعه ایکس قفسه سینه و اکوکاردیوگرام دو روش تصویربرداری هستند که ممکن است نشان دهنده التهاب یا تجمع مایع در داخل یا اطراف قلب و ریه شما باشد.
- بیوپسی بافت. پزشک شما میتواند نمونهبرداری یا نمونهبرداری از سلولها را از ناحیهای که جوشهای لوپوس مانند دارد، بگیرد. این ممکن است به تعیین اینکه آیا سلول های معمولی یک فرد مبتلا به این بیماری وجود دارد یا خیر کمک کند. در صورت وجود آسیب کلیه، بیوپسی کلیه ممکن است برای کمک به تعیین درمان مناسب ضروری باشد.
عوارض لوپوس
انواع مختلفی از عوارض مربوط به لوپوس هستند. آنها به دلیل التهاب مرتبط با این بیماری ایجاد می شوند. عوارض احتمالی این بیماری می تواند شامل مشکلات زیر باشد:
- کلیه ها. با توجه به مطالعه ای در 2020 ، التهاب ناشی از لوپوس می تواند باعث آسیب کلیه و حتی منجر به نارسایی کلیه شود.
- خون یا رگ های خونی. در یک بررسی در سال 2020 نشان می دهد که رگ های خونی می توانند به دلیل لوپوس ملتهب شوند. به این مشکل واسکولیت می گویند. علاوه بر این، لوپوس می تواند منجر به مشکلات خونریزی یا لخته شدن خون شود.
- قلب. لوپوس همچنین می تواند منجر به التهاب قلب و بافت های اطراف شما شود. همچنین ممکن است شما را در معرض خطر بیشتر بیماری قلبی ، حمله قلبی یا سکته قرار دهد.
- ریه ها : یک بررسی در سال 2020 دریافت که التهاب ریه ها به دلیل لوپوس می تواند منجر به تنفس دردناک شود.
- سیستم ایمنی. افراد مبتلا به این بیماری نیز بیشتر مستعد ابتلا به عفونت هستند. این نه تنها به دلیل خود این بیماری است، بلکه به این دلیل است که بسیاری از داروهایی که برای درمان لوپوس استفاده میشوند، سیستم ایمنی را ضعیف یا سرکوب میکنند.
اگر مبتلا به این بیماری هستید، بسیار مهم است که به برنامه درمانی که پزشکتان برای شما تهیه کرده است پایبند باشید. انجام این کار می تواند به جلوگیری از عود لوپوس و همچنین آسیب اندام کمک کند.
نفریت و لوپوس
نفریت لوپوس یک عارضه جدی است که می تواند به دلیل این بیماری رخ دهد. زمانی اتفاق می افتد که سیستم ایمنی بدن به بخشی از کلیه ها که برای تصفیه خون شما کار می کند حمله می کند.
مهم است که علائم نفریت لوپوس را بشناسید تا بتوانید درمان سریع را دریافت کنید. علائم می تواند شامل موارد زیر باشد:
- ادرار تیره
- ادرار کف آلود
- پف کردن پاها، قوزک ها و پاها که با گذشت روز بدتر می شود
- ادرار خونی
- تکرر ادرار ، به خصوص در عصر یا شب
- افزایش وزن
- فشار خون بالا
چندین مرحله مختلف نفریت لوپوس وجود دارد که کلاس I تا کلاس VI تعیین می شود. کلاس I کم شدت ترین است، در حالی که کلاس VI شدیدترین است.
خستگی لوپوس
خستگی یکی از علائم شایع لوپوس است. طبق یک مطالعه در سال 2012، بین 53 و 80 درصد افراد مبتلا به لوپوس خستگی را به عنوان یکی از علائم اصلی خود تجربه می کنند.
مشخص نیست دقیقا چه چیزی باعث خستگی در افراد مبتلا می شود. با این حال، برخی از عوامل ممکن است به خستگی منجر شود، از جمله:
- خواب ضعیف
- فعالیت بدنی کم
- کمبود ویتامین D
- چاقی
- درد ناشی از آرتریت لوپوس
- عوارض جانبی داروهای لوپوس
- شرایط همراه، مانند افسردگی ، کم خونی ، یا بیماری تیروئید
روش های کاهش خستگی لوپوس
برخی از کارهایی که می توانید برای کمک به خستگی انجام دهید عبارتند از:
- محدودیت های فیزیکی خود را درک کنید. در حالی که مهم است که فعال بمانید، زیاده روی نکنید. حتما بین فعالیت ها استراحت کنید.
- سعی کنید در طول روز از خوابیدن خودداری کنید. این می تواند خواب شما را در شب مختل کند.
- برنامه ریزی و اولویت بندی وظایف. این به شما کمک می کند که زمان مشخصی فعال باشید و زمانی استراحت کنید. برای مثال، اگر در حال انجام کارهایتان هستید، سعی کنید آنها را با هم گروه بندی کنید تا مجبور نباشید چندین بار بیرون بروید.
- در مورد خستگی خود پذیرا باشید. به عزیزانتان اطلاع دهید که چه کاری می توانند برای کمک انجام دهند.
- پیوستن به یک گروه پشتیبانی حضوری یا آنلاین را در نظر بگیرید. انجام این کار می تواند به شما کمک کند تا استراتژی هایی را بیاموزید که سایر افراد مبتلا برای مدیریت خستگی خود از آنها استفاده می کنند.
لوپوس و افسردگی
مقابله با لوپوس گاهی اوقات می تواند دشوار باشد. احساس ناامیدی یا غمگینی بسیار رایج است. با این حال، مهم است که بین احساسات منفی موقت و شرایطی مانند افسردگی تمایز قائل شوید.
افسردگی اغلب در افرادی که لوپوس دارند رخ می دهد. طبق یک مطالعه در سال 2018، تخمین زده می شود که 25 درصد از افراد مبتلا به لوپوس نیز افسردگی دارند. به همین دلیل، مهم است که علائم افسردگی را بشناسید تا بتوانید کمک بگیرید. این شامل:
- احساس غم، ناامیدی یا گناه
- عزت نفس پایین
- گریه کردن، که می تواند بدون دلیل خاصی اتفاق بیفتد
- مشکل در تمرکز
- مشکل در خوابیدن یا خواب زیاد
- تغییرات در اشتها که باعث افزایش یا کاهش وزن شما می شود
- توجه داشته باشید که دیگر به چیزهایی که در گذشته از آنها لذت می بردید علاقه ای ندارید
اگر هر یک از این علائم را در خود مشاهده کردید، کمک بگیرید. افسردگی اغلب می تواند به طور موثر از طریق درمان و دارو کنترل شود .
آرتریت لوپوس
زمانی که مفاصل شما ملتهب می شوند دچار آرتروز می شوید. این امر می تواند باعث تورم، درد و محدودیت دامنه حرکتی در مفاصل آسیب دیده شود.
التهاب مفاصل معمولاً ناشی از آرتریت خودایمنی مانند RAاست. با این حال، بسیاری از موارد آرتریت به دلیل ساییدگی یا استئوآرتریت در مفاصل ما با افزایش سن رخ می دهد.
پژوهش ها نشان می دهد که آرتریت معمولا در افراد مبتلا به لوپوس رخ می دهد. با این حال، آرتریت مرتبط با لوپوس به دلیل افزایش سطح التهاب در بدن است که مشخصه این بیماری است.
سطوح التهاب و آسیب بافتی در مفاصل در لوپوس کمتر از سایر شرایط التهابی مانند RA است. با این حال، برخی از افراد ممکن است هم لوپوس و هم آرتریت روماتوئید را داشته باشند.
در مورد لوپوس و RA، ممکن است یک ارتباط ژنتیکی بین این دو بیماری وجود داشته باشد.